✓ News to remember
- Un stent est un ressort cylindrique en métal ou en matériau biorésorbable inséré dans une artère pour la maintenir ouverte après une angioplastie.
- Plus de 200 000 angioplasties sont réalisées chaque année en France, avec un taux de resténose tombé à moins de 5-10 % avec les stents actifs modernes.
- Un stent peut améliorer l’espérance de vie en cas d’infarctus aigu, et améliore significativement la qualité de vie dans les cas d’angine stable.
- L’adhérence au traitement médicamenteux (bithérapie antiplaquettaire) et une bonne hygiène de vie sont essentielles pour maximiser les bénéfices du stent.
- Un stent bien posé et bien suivi peut durer toute une vie sans nécessiter de remplacement.
Un stent, c’est quoi exactement ?
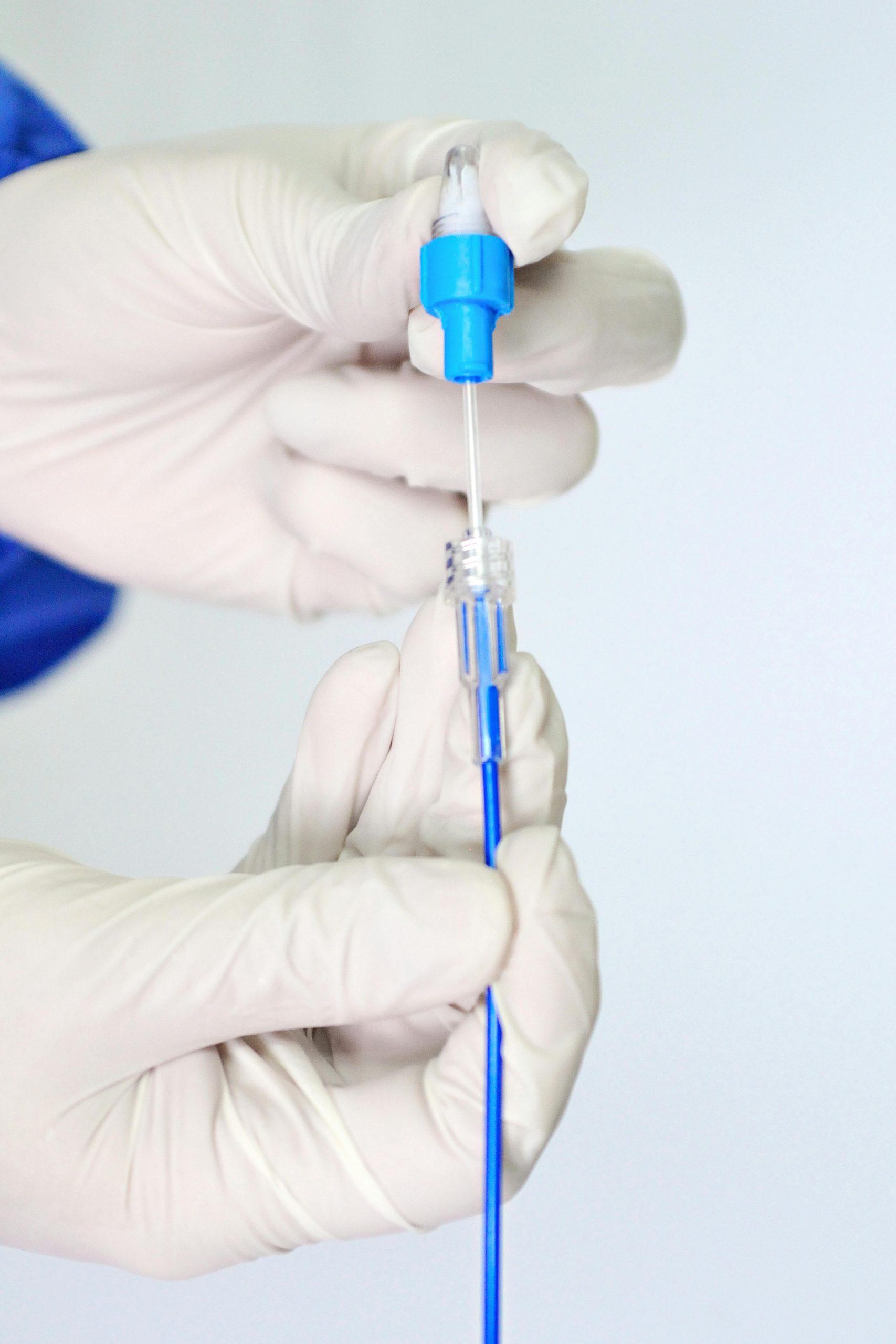
A stent, c’est un petit ressort cylindrique en métal (ou en matériau biorésorbable) qu’on insère dans une artère pour la maintenir ouverte. Son rôle ? Empêcher que l’artère se rebouche après une angioplastie. En gros, c’est un tuteur pour ton artère !
Article summary
ToggleIl existe deux grandes familles de stents :
- Le stent nu (BMS) : une simple armature métallique, utilisée depuis les années 1980.
- Le stent actif (DES) : recouvert d’un médicament anti-resténose, c’est aujourd’hui la référence dans la plupart des cas de maladie coronarienne.
La pose se fait via une intervention coronarienne percutanée (ICP), aussi appelée angioplastie. Un cathéter est introduit par le poignet ou l’aine, guidé jusqu’à l’artère bouchée, puis le stent est déployé sur place. La procédure dure en moyenne 30 à 90 minutes, sous anesthésie locale.
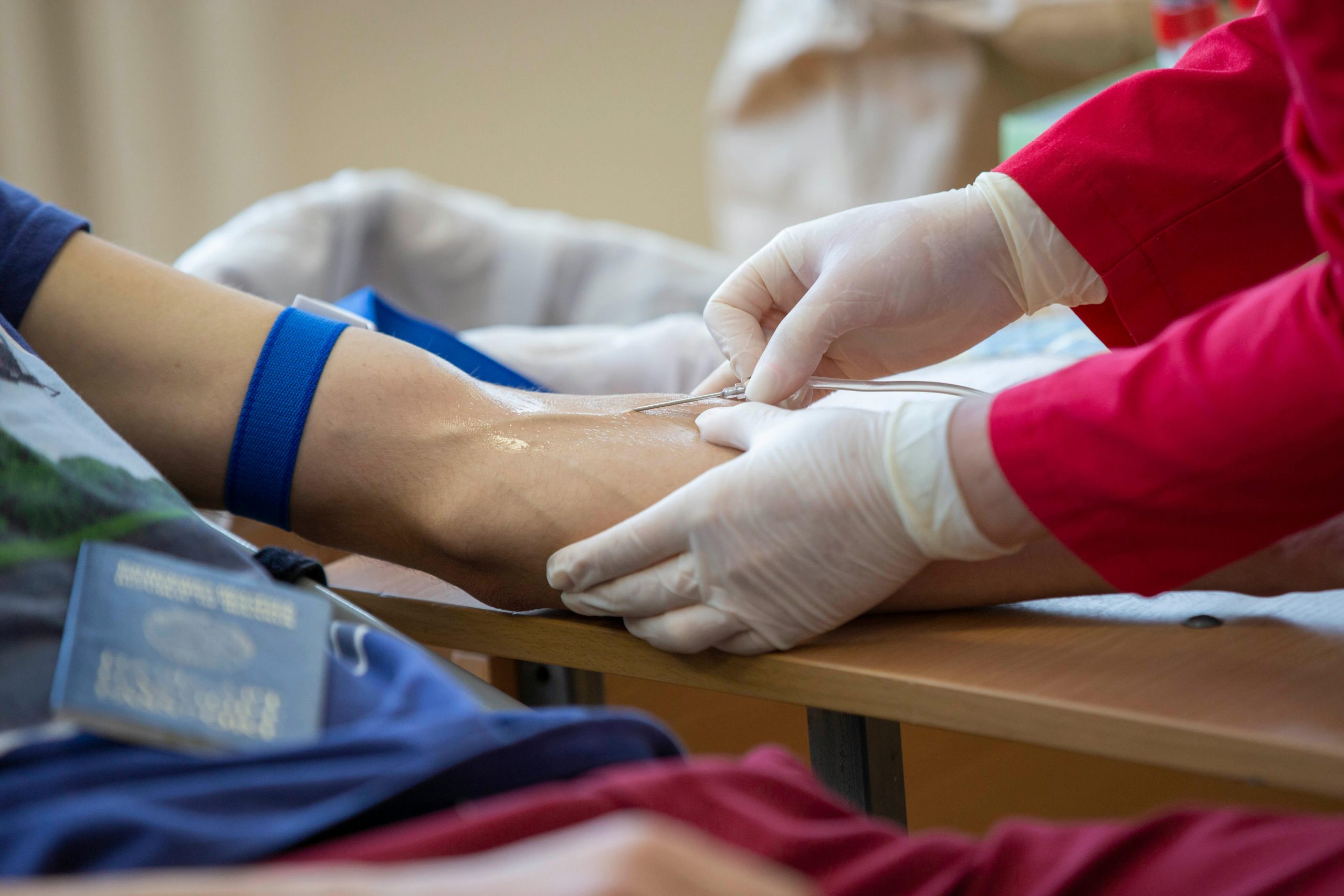
Dans quels cas pose-t-on un stent ?
Le stent est posé principalement pour traiter l’athérosclérose : des plaques de graisse (plaques d’athérome) qui s’accumulent dans les artères coronaires et réduisent le flux sanguin vers le cœur.
Les situations les plus fréquentes sont :
- A infarctus du myocarde en cours (urgence absolue)
- A angine de poitrine instable ou sévère
- Une sténose coronarienne significative détectée lors d’un bilan
En France, plus de 200 000 angioplasties sont réalisées chaque année. C’est l’une des procédures cardiaques les plus pratiquées au monde !
Les risques des stents : est-ce vraiment dangereux ?
La resténose
Visit resténose, c’est quand l’artère se rebouche progressivement à l’endroit du stent. Avec les anciens stents nus, elle touchait jusqu’à 30 % des patients. Avec les stents actifs modernes, ce taux est tombé à moins de 5 à 10 %. Une belle évolution !
La thrombose du stent
Visit thrombose du stent, c’est la formation d’un caillot à l’intérieur du dispositif. C’est rare (moins de 1 % par an), mais potentiellement grave. C’est pour ça que la bithérapie antiplaquettaire (aspirine + clopidogrel ou équivalent) est prescrite après la pose, souvent pendant 6 à 12 mois minimum.
Les autres complications possibles
Hématome au point de ponction, réaction allergique au produit de contraste, ou insuffisance rénale transitoire : ces complications existent mais restent peu fréquentes dans des mains expertes. Dans l’ensemble, l’angioplastie est considérée comme une procédure sûre.
💡 Avec les stents actifs de nouvelle génération, le taux de resténose a été réduit à moins de 5 à 10 %, contre 30 % avec les anciens modèles. Une avancée médicale qui change vraiment la donne pour les patients.
Stent et espérance de vie : est-ce que ça change vraiment les choses ?
Ce que disent les études
C’est LA question que tout le monde se pose ! La réponse courte : oui, un stent peut améliorer l’espérance de vie, mais pas dans tous les cas. Tout dépend du contexte clinique.
Dans le cadre d’un infarctus aigu, la pose d’un stent en urgence réduit drastiquement la mortalité. Plusieurs grandes études, dont le registre SWEDEHEART portant sur plus de 40 000 patients, montrent une réduction significative du risque de décès à court et moyen terme après angioplastie.
Et pour les cas stables ?
Pour les patients souffrant d’une angine de poitrine stable, l’étude ORBITA (publiée dans The Lancet) a montré que le stent n’améliore pas forcément l’espérance de vie par rapport à un traitement médicamenteux seul… mais il soulage nettement les symptômes et améliore la quality of life.
Ce n’est pas la même chose de vivre sans douleur thoracique au quotidien ! Et ça, ça compte énormément. D’ailleurs, les troubles du rythme cardiaque comme la aortic bicuspidity nécessitent aussi une surveillance cardiologique étroite, tout comme après la pose d’un stent.
Quel impact après 75 ans ?
Bonne nouvelle pour les seniors : il n’existe pas de limite d’âge pour la pose d’un stent ! Des études montrent que les patients de plus de 75 ans bénéficient eux aussi de l’angioplastie, avec une réduction du risque de mortalité cardiovasculaire. Les risques liés à la procédure sont légèrement plus élevés avec l’âge, mais les bénéfices restent supérieurs dans la grande majorité des cas.
Comparé au pontage coronarien (chirurgie à cœur ouvert), le stent est souvent préféré chez les personnes âgées ou fragiles car il est moins invasif et la récupération est bien plus rapide.
Stent vs pontage coronarien : comment choisir ?
Ce choix appartient au cardiologue et au chirurgien cardiaque, qui se concertent lors d’une « Heart Team ». Voici un tableau comparatif pour mieux comprendre :
| Criteria | Stent (Angioplastie) | Pontage coronarien |
|---|---|---|
| Type d’intervention | Mini-invasive (cathéter) | Chirurgie lourde (thorax ouvert) |
| Durée d’hospitalisation | 1 à 3 jours | 7 à 10 jours |
| Recovery | A few days | Plusieurs semaines |
| Indiqué pour | 1 à 2 artères atteintes, urgences | Atteintes multiples, diabète sévère |
| Risque de resténose | 5 à 10 % (stent actif) | Faible sur greffon artériel |

Comment vivre avec un stent au quotidien ?
Les médicaments : ne pas les négliger !
Après la pose d’un stent, la bithérapie antiplaquettaire est non négociable. Elle évite la formation d’un caillot dans le stent. Arrêter ce traitement sans avis médical, c’est prendre un risque sérieux. Ton cardiologue définira la durée exacte selon ton profil.
L’hygiène de vie : ton meilleur allié
Un stent traite une artère, pas la maladie coronarienne dans son ensemble. Pour vraiment prolonger ton espérance de vie, l’hygiène de vie reste la base !
Alimentation méditerranéenne, activité physique régulière adaptée (marche, natation, vélo), arrêt du tabac, gestion du stress et contrôle du cholestérol et de la tension artérielle : voilà les vraies clés sur le long terme. Savoir reconnaître les signes d’alerte comme rêver d’une crise cardiaque ou identifier des symptômes inhabituels vous aide aussi à rester vigilant et à consulter rapidement en cas de besoin.
Le suivi médical : indispensable sur le long terme
Une consultation chez le cardiologue est recommandée à 1 mois, 6 mois puis une fois par an minimum après la pose. Un électrocardiogramme, une épreuve d’effort ou une coronarographie de contrôle peuvent être prescrits selon l’évolution. Ne zappe pas ces rendez-vous !
✅ La pose d’un stent n’est pas une fin en soi : c’est un point de départ. Les patients qui adoptent une alimentation saine, pratiquent une activité physique régulière et suivent scrupuleusement leur traitement médicamenteux voient leur qualité de vie et leur espérance de vie significativement améliorées après angioplastie.
Faut-il adapter son logement après la pose d’un stent ?
Pourquoi y penser ?
Après une intervention cardiaque, surtout passé un certain âge, le retour à domicile peut nécessiter quelques ajustements. La fatigue des premières semaines est réelle, et certains gestes du quotidien peuvent temporairement demander plus d’efforts.
Quels aménagements prévoir ?
Installer des barres d’appui dans la salle de bain, sécuriser les escaliers, ou encore opter pour un lit électrique ajustable : ces petits changements font vraiment la différence pour récupérer sereinement et éviter les chutes. Des aménagements similaires sont souvent recommandés après d’autres problèmes de santé, comme pour les personnes souffrant d’algodystrophie du genou qui nécessitent aussi une accessibilité du logement optimisée.
Les aides financières disponibles
Tu n’as pas à tout financer seul(e) ! Le dispositif MaPrimeAdapt’ permet de financer jusqu’à 70 % des travaux d’adaptation du logement pour les personnes en perte d’autonomie. Une aide précieuse à explorer avec ton assistant social ou ton médecin traitant.
Combien de temps peut-on vivre avec un stent ?
Un stent bien posé et bien suivi peut durer toute une vie sans nécessiter de remplacement. Il ne s’use pas comme une prothèse articulaire. Ce qui compte, c’est l’état de l’artère autour du stent et la progression éventuelle de l’athérosclérose sur d’autres zones.
Des patients ayant reçu un stent il y a plus de 20 ans vivent toujours avec sans complications majeures. Le stent en lui-même n’est pas une « bombe à retardement » — loin de là !
Ce qui détermine vraiment l’espérance de vie post-stent, ce sont :
- La sévérité de la maladie cardiaque au moment du diagnostic
- L’adhérence au traitement médicamenteux
- Les changements de mode de vie adoptés ensuite
- La présence d’autres facteurs de risque (diabète, hypertension, tabac)
Alors oui, vivre longtemps avec un stent, c’est tout à fait possible ! 💪 La médecine a fait des pas de géant sur ce sujet, et les résultats à long terme sont vraiment encourageants pour la grande majorité des patients.
Questions fréquentes sur les stents et la santé cardiovasculaire
Un stent peut-il être posé en prévention, sans symptômes visibles ?
La pose d’un stent en prévention pure est rare. Elle n’est envisagée que si une sténose coronarienne sévère (>70 %) est détectée lors d’examens comme une coronarographie, même sans symptômes. Des études montrent que moins de 10 % des stents sont posés en prévention, car le traitement médicamenteux (statines, antiagrégants) est souvent privilégié en première intention.
Quels sont les signes d’une thrombose de stent à surveiller ?
A thrombose de stent se manifeste par une douleur thoracique intense, un essoufflement brutal ou des sueurs froides. Elle survient dans moins de 1 % des cas par an, mais nécessite une intervention urgente. Les facteurs de risque incluent l’arrêt prématuré de la bithérapie antiplaquettaire ou un stent mal déployé.
Peut-on subir une IRM avec un stent métallique ?
La plupart des stents modernes (en acier inoxydable ou alliage cobalt-chrome) sont compatibles avec l’MRI dès 6 semaines après la pose. Les stents en nitinol le sont immédiatement. Moins de 0,1 % des patients rapportent des effets indésirables, comme une légère sensation de chaleur.
Quelle est la durée de vie moyenne d’un stent actif ?
A stent actif (DES) libère son médicament anti-resténose pendant 3 à 6 mois. Son efficacité persiste bien au-delà : le taux de resténose est inférieur à 5 % à 5 ans. Les stents en polymère biodégradable réduisent encore ce risque en limitant l’inflammation locale.
Faut-il éviter certains sports après la pose d’un stent ?
Les sports d’endurance (marche, natation, vélo) sont encouragés dès 2 semaines post-pose. Les activités à impacts violents (boxe, rugby) ou en altitude (>2 500 m) sont déconseillées sans avis cardiologique. Plus de 80 % des patients reprennent une activité physique régulière après une réadaptation cardiaque.







